"Hormonas"
"Las hormonas
son sustancias químicas producidas por el cuerpo que controlan numerosas
funciones corporales"( DEBUSE N. Lo esencial en Sistema endocrino y
aparato reproductor. Cursos "Crash" de Mosby. Harcourt-Brace. 1998.).
Las hormonas actúan como "mensajeros" para coordinar las funciones de
varias partes del cuerpo. La mayoría de las hormonas son proteínas que
consisten de cadenas de aminoácidos. Algunas hormonas son esteroides, sustancias
grasas producidas a base de colesterol.
Las hormonas van a todos lugares del cuerpo por medio del torrente sanguíneo hasta llegar a su lugar indicado, logrando cambios como aceleración del metabolismo, aceleración del ritmo cardíaco, producción de leche, desarrollo de órganos sexuales y otros.
El sistema hormonal se relaciona principalmente con diversas acciones metabólicas del cuerpo humano y controla la intensidad de funciones químicas en las células. Algunos efectos hormonales se producen en segundos, otros requieren varios días para iniciarse y durante semanas, meses, incluso años.
3.2 Funciones que controlan las hormonas
Entre las funciones que controlan las hormonas se incluyen:
Las hormonas van a todos lugares del cuerpo por medio del torrente sanguíneo hasta llegar a su lugar indicado, logrando cambios como aceleración del metabolismo, aceleración del ritmo cardíaco, producción de leche, desarrollo de órganos sexuales y otros.
El sistema hormonal se relaciona principalmente con diversas acciones metabólicas del cuerpo humano y controla la intensidad de funciones químicas en las células. Algunos efectos hormonales se producen en segundos, otros requieren varios días para iniciarse y durante semanas, meses, incluso años.
3.2 Funciones que controlan las hormonas
Entre las funciones que controlan las hormonas se incluyen:
§ Las actividades de órganos completos.
§ El crecimiento y desarrollo.
§ Reproducción
§ Las características sexuales.
§ El uso y almacenamiento de energía
§ Los niveles en la sangre de líquidos, sal y azúcar.
3.3 Metabolismo
Hormonal
El hígado y los riñones desempeñan un papel fundamental en la depuración y excreción de estas hormonas, pero poco se sabe acerca del proceso detallado de su metabolismo. La vida media de la prolactina es de 12 minutos; la de la LH y FSH es cercana a la hora, mientras que la HCG tiene una vida media de varias horas. Si el contenido de ácido siálico es mayor, más prolongada es la supervivencia de la hormona en la circulación.
3.4 Fábrica de hormonas
Las encargadas de producir las hormonas son las glándulas endocrinas. Dentro de ellas, el primer lugar lo ocupa sin duda la hipófisis o glándula pituitaria, que es un pequeño órgano de secreción interna localizado en la base del cerebro, junto al hipotálamo. Tiene forma ovoide (de huevo) y mide poco más de diez milímetros. A pesar de ser tan pequeñísima, su función es fundamental para el cuerpo humano, por cuanto tiene el control de la secreción de casi todas las glándulas endocrinas.
La hipófisis está formada por dos glándulas separadas, conocidas como adenohipófisis y neurohipófisis. La primera corresponde al lóbulo anterior y la segunda al lóbulo posterior. Se comunica anatómica y funcionalmente a través de la sangre con el hipotálamo, lo que articula una gran coordinación entre el sistema nervioso y el endocrino.
La relación hipotálamo-hipófisis es bastante particular, puesto que, a diferencia del resto del sistema nervioso, en que las neuronas se relacionan directamente con su efector (órgano terminal que distribuye los impulsos nerviosos que recibe, activando la secreción de una glándula o contracción de un músculo), en la hipófisis las neuronas hipotalámicas no hacen contacto directo con sus efectoras. Estas últimas pasan a la sangre y alcanzan la adenohipófisis a través de una red capilar que se extiende entre el hipotálamo y la hipófisis anterior. En consecuencia, los núcleos hipotalámicos son fundamentales para el normal funcionamiento de la hipófisis.
3.5 Regulación de las hormonas
La regulación de hormonas en general incluye tres partes importantes:
El hígado y los riñones desempeñan un papel fundamental en la depuración y excreción de estas hormonas, pero poco se sabe acerca del proceso detallado de su metabolismo. La vida media de la prolactina es de 12 minutos; la de la LH y FSH es cercana a la hora, mientras que la HCG tiene una vida media de varias horas. Si el contenido de ácido siálico es mayor, más prolongada es la supervivencia de la hormona en la circulación.
3.4 Fábrica de hormonas
Las encargadas de producir las hormonas son las glándulas endocrinas. Dentro de ellas, el primer lugar lo ocupa sin duda la hipófisis o glándula pituitaria, que es un pequeño órgano de secreción interna localizado en la base del cerebro, junto al hipotálamo. Tiene forma ovoide (de huevo) y mide poco más de diez milímetros. A pesar de ser tan pequeñísima, su función es fundamental para el cuerpo humano, por cuanto tiene el control de la secreción de casi todas las glándulas endocrinas.
La hipófisis está formada por dos glándulas separadas, conocidas como adenohipófisis y neurohipófisis. La primera corresponde al lóbulo anterior y la segunda al lóbulo posterior. Se comunica anatómica y funcionalmente a través de la sangre con el hipotálamo, lo que articula una gran coordinación entre el sistema nervioso y el endocrino.
La relación hipotálamo-hipófisis es bastante particular, puesto que, a diferencia del resto del sistema nervioso, en que las neuronas se relacionan directamente con su efector (órgano terminal que distribuye los impulsos nerviosos que recibe, activando la secreción de una glándula o contracción de un músculo), en la hipófisis las neuronas hipotalámicas no hacen contacto directo con sus efectoras. Estas últimas pasan a la sangre y alcanzan la adenohipófisis a través de una red capilar que se extiende entre el hipotálamo y la hipófisis anterior. En consecuencia, los núcleos hipotalámicos son fundamentales para el normal funcionamiento de la hipófisis.
3.5 Regulación de las hormonas
La regulación de hormonas en general incluye tres partes importantes:
§ heterogeneidad de la hormona
§ regulación hacia arriba y hacia abajo de los
receptores
§ regulación de la adenil-ciclasa.
Los factores de
crecimiento son producidos por expresión local de genes. Operan por unión a
receptores en la membrana celular. Los receptores generalmente contienen un
componente intracelular con tirosina-quinasa. Otros factores actúan a través de
segundos mensajeros, tales como el AMPc y el fosfoinositol.
Los factores de crecimiento requieren condiciones especiales para actuar; para inducir la mitogénesis se requiere la exposición secuencial a varios de ellos, con limitantes importantes en cantidad y tiempo de exposición. Pueden actuar en forma sinérgica con hormonas; por ejemplo el IGF-I en presencia de FSH induce receptores para LH.
3.5.1 Regulación de arriba hacia abajo
"La modulación positiva o negativa de los receptores por hormonas homólogas es conocida como regulación hacia arriba y hacia abajo" (Bernstein, R. & S. Bernstein. 1998. Biología. McGraw - Hill. Colombia. 729 p.).
Poco se conoce sobre la regulación hacia arriba, pero se sabe que hormonas como la prolactina y la GnRH pueden aumentar la concentración de sus propios receptores en la membrana.
La principal forma biológica como las hormonas peptídicas controlan el número de receptores y por ende, la actividad biológica, es a través del proceso de internalización. Esto explica el por qué de la secreción pulsátil de las gonadotropinas para evitar la regulación hacia abajo.
"Cuando hay concentraciones elevadas de hormona en la circulación, el complejo hormona-receptor se mueve hacia una región especial en la membrana, el hueco revestido (coated pit)". A medida que esta región se va llenando sufre el proceso de endocitosis mediada por receptores. Esta región de la membrana celular es una vesícula lipídica que está sostenida por una canasta de proteínas específicas llamadas clatrinas.
Cuando está completamente ocupada la vesícula es invaginada, se separa e ingresa a la célula como una vesícula cubierta, llamada también receptosoma. Es transportada a los lisosomas donde sufre el proceso de degradación. El receptor liberado puede ser reciclado y reinsertado en la membrana celular; a su vez, tanto el receptor como la hormona pueden ser degradados disminuyendo la actividad biológica.
Este proceso de internalización no solo es utilizado para el control de la actividad biológica sino para transporte intracelular de sustancias como hierro y vitaminas.
Los receptores de membrana han sido divididos en dos clases. Los de clase I son utilizados para modificar el comportamiento celular por regulación hacia abajo; son ocupados por FSH, LH, HCG, GnRH, TSH, TRH e insulina. Los receptores de clase II son utilizados para ingreso de sustancias indispensables para la célula y para remover noxas; por ejemplo son usados por la LDL para el transporte de colesterol a las células esteroidogénicas.
3.5.2 Heterogeneidad
Las glicoproteínas tales como FSH y LH no son proteínas únicas sino una familia de formas heterogéneas (isoformas) con diversa actividad biológica e inmunológica. Las isoformas tienen variación en la vida media y peso molecular.
Esta familia de glicopéptidos incluye la FSH, LH, TSH y HCG. Todas son dímeros compuestos de dos subunidades polipeptídicas glicosiladas, las subunidades a y b. Todas comparten la subunidad a que es idéntica, conformada por 92 aminoácidos. Las cadenas b difieren tanto en los aminoácidos como en el contenido de carbohidratos, lo cual les confiere especificidad.
El factor limitante en la producción hormonal está dado por la disponibilidad de cadenas b, ya que las a se encuentran en cantidad suficiente a nivel tisular y sanguíneo.
Las glicoproteínas pueden variar en su contenido de carbohidratos. La remoción de residuos de la FSH lleva a la producción de compuestos capaces de unirse al receptor pero no de desencadenar acciones biológicas.
La prolactina consta de 197 a 199 aminoácidos; tiene también variaciones estructurales que incluyen glicosilación, fosforilación y cambios en unión y carga eléctrica. Se encuentran varios tamaños que han llevado a utilizar términos como pequeña, grande y gran-gran prolactina.
Todas estas modificaciones e isoformas llevan a que el inmunoanálisis no siempre pueda reflejar la situación biológica.
3.6 Receptores de hormonas<BR>
"Los receptores de hormonas son selectivos tejidos formados por células que reaccionan a ciertas sustancias como las hormonas y se aceleran o cambian en alguna forma según la instrucción y el trabajo que desempeñan".( Esta definición es dada por conclusión de que las hormonas son sustancias que sirven como catalizadores y solo algunas células son sensibles a estos).
La acción selectiva de las hormonas en tejidos específicos depende de la distribución entre los tejidos de los receptores específicos y varias proteínas efectoras que median las respuestas celulares inducidas por hormonas.
Los receptores tienen dos componentes clave:
a) Dominio específico de unión a ligando donde se une estereoespecíficamente la hormona correcta para ese receptor.
b) Dominio efector que reconoce la presencia de la hormona unida al domino del ligando y que inicia la generación de la respuesta biológica
La unión de la hormona al ligando produce cambios finos pero críticos en el ambiente del sitio efector, de manera que se inicia la transducción, puede haber interacción con otros componentes celulares para completar la señal del proceso de transducción.
Los receptores están compuestos principalmente por proteínas, pero tienen modificaciones secundarias de carbohidratos y pueden estar selectivamente inmersos en la membrana lipídica, también pueden estar fosforilados, o formar oligómeros por puentes de disulfuro o interacciones covalentes.
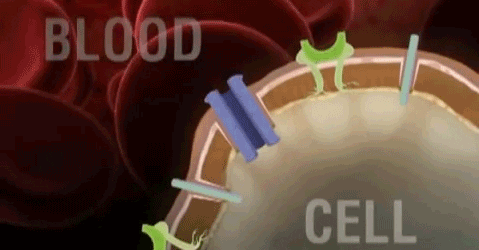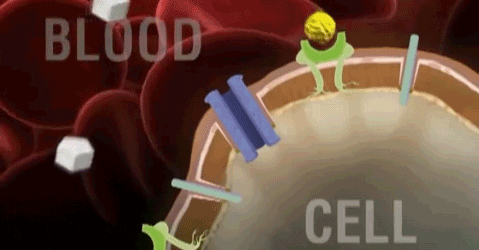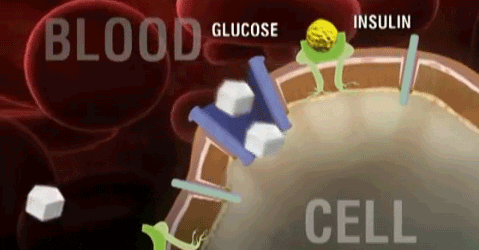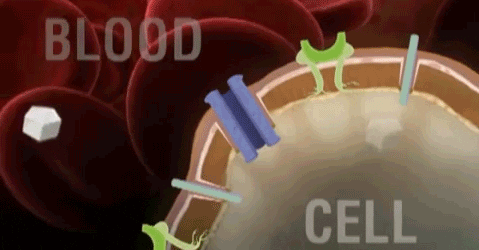
Para ejercer su acción, todas las hormonas deben unirse a su receptor específico, estas uniones inician mecanismos intracelulares que conllevan las respuestas celulares. Las hormonas esteroideas y tiroideas son liposolubles y entran a las células libremente y se unen a las proteínas del citosol. Los complejos resultantes translocan al núcleo donde se unen a elementos regulatorios en el DNA estimulando o inhibiendo la transcripción de genes específicos. Todas las demás hormonas se unen a los receptores celulares localizados en la membrana de las células diana. Esta unión disipara uno o más de las vías de transducción que llevan a las respuestas celulares.
3.7 Clases y clasificación de Hormonas
Inicialmente las hormonas se clasificaban en tres grupos de acuerdo a su estructura química: hormonas peptídicas y proteicas, las hormonas asteroideas y las hormonas relacionadas con aminoácidos.En vertebrados se clasifican en:
Los factores de crecimiento requieren condiciones especiales para actuar; para inducir la mitogénesis se requiere la exposición secuencial a varios de ellos, con limitantes importantes en cantidad y tiempo de exposición. Pueden actuar en forma sinérgica con hormonas; por ejemplo el IGF-I en presencia de FSH induce receptores para LH.
3.5.1 Regulación de arriba hacia abajo
"La modulación positiva o negativa de los receptores por hormonas homólogas es conocida como regulación hacia arriba y hacia abajo" (Bernstein, R. & S. Bernstein. 1998. Biología. McGraw - Hill. Colombia. 729 p.).
Poco se conoce sobre la regulación hacia arriba, pero se sabe que hormonas como la prolactina y la GnRH pueden aumentar la concentración de sus propios receptores en la membrana.
La principal forma biológica como las hormonas peptídicas controlan el número de receptores y por ende, la actividad biológica, es a través del proceso de internalización. Esto explica el por qué de la secreción pulsátil de las gonadotropinas para evitar la regulación hacia abajo.
"Cuando hay concentraciones elevadas de hormona en la circulación, el complejo hormona-receptor se mueve hacia una región especial en la membrana, el hueco revestido (coated pit)". A medida que esta región se va llenando sufre el proceso de endocitosis mediada por receptores. Esta región de la membrana celular es una vesícula lipídica que está sostenida por una canasta de proteínas específicas llamadas clatrinas.
Cuando está completamente ocupada la vesícula es invaginada, se separa e ingresa a la célula como una vesícula cubierta, llamada también receptosoma. Es transportada a los lisosomas donde sufre el proceso de degradación. El receptor liberado puede ser reciclado y reinsertado en la membrana celular; a su vez, tanto el receptor como la hormona pueden ser degradados disminuyendo la actividad biológica.
Este proceso de internalización no solo es utilizado para el control de la actividad biológica sino para transporte intracelular de sustancias como hierro y vitaminas.
Los receptores de membrana han sido divididos en dos clases. Los de clase I son utilizados para modificar el comportamiento celular por regulación hacia abajo; son ocupados por FSH, LH, HCG, GnRH, TSH, TRH e insulina. Los receptores de clase II son utilizados para ingreso de sustancias indispensables para la célula y para remover noxas; por ejemplo son usados por la LDL para el transporte de colesterol a las células esteroidogénicas.
3.5.2 Heterogeneidad
Las glicoproteínas tales como FSH y LH no son proteínas únicas sino una familia de formas heterogéneas (isoformas) con diversa actividad biológica e inmunológica. Las isoformas tienen variación en la vida media y peso molecular.
Esta familia de glicopéptidos incluye la FSH, LH, TSH y HCG. Todas son dímeros compuestos de dos subunidades polipeptídicas glicosiladas, las subunidades a y b. Todas comparten la subunidad a que es idéntica, conformada por 92 aminoácidos. Las cadenas b difieren tanto en los aminoácidos como en el contenido de carbohidratos, lo cual les confiere especificidad.
El factor limitante en la producción hormonal está dado por la disponibilidad de cadenas b, ya que las a se encuentran en cantidad suficiente a nivel tisular y sanguíneo.
Las glicoproteínas pueden variar en su contenido de carbohidratos. La remoción de residuos de la FSH lleva a la producción de compuestos capaces de unirse al receptor pero no de desencadenar acciones biológicas.
La prolactina consta de 197 a 199 aminoácidos; tiene también variaciones estructurales que incluyen glicosilación, fosforilación y cambios en unión y carga eléctrica. Se encuentran varios tamaños que han llevado a utilizar términos como pequeña, grande y gran-gran prolactina.
Todas estas modificaciones e isoformas llevan a que el inmunoanálisis no siempre pueda reflejar la situación biológica.
3.6 Receptores de hormonas<BR>
"Los receptores de hormonas son selectivos tejidos formados por células que reaccionan a ciertas sustancias como las hormonas y se aceleran o cambian en alguna forma según la instrucción y el trabajo que desempeñan".( Esta definición es dada por conclusión de que las hormonas son sustancias que sirven como catalizadores y solo algunas células son sensibles a estos).
La acción selectiva de las hormonas en tejidos específicos depende de la distribución entre los tejidos de los receptores específicos y varias proteínas efectoras que median las respuestas celulares inducidas por hormonas.
Los receptores tienen dos componentes clave:
a) Dominio específico de unión a ligando donde se une estereoespecíficamente la hormona correcta para ese receptor.
b) Dominio efector que reconoce la presencia de la hormona unida al domino del ligando y que inicia la generación de la respuesta biológica
La unión de la hormona al ligando produce cambios finos pero críticos en el ambiente del sitio efector, de manera que se inicia la transducción, puede haber interacción con otros componentes celulares para completar la señal del proceso de transducción.
Los receptores están compuestos principalmente por proteínas, pero tienen modificaciones secundarias de carbohidratos y pueden estar selectivamente inmersos en la membrana lipídica, también pueden estar fosforilados, o formar oligómeros por puentes de disulfuro o interacciones covalentes.
Para ejercer su acción, todas las hormonas deben unirse a su receptor específico, estas uniones inician mecanismos intracelulares que conllevan las respuestas celulares. Las hormonas esteroideas y tiroideas son liposolubles y entran a las células libremente y se unen a las proteínas del citosol. Los complejos resultantes translocan al núcleo donde se unen a elementos regulatorios en el DNA estimulando o inhibiendo la transcripción de genes específicos. Todas las demás hormonas se unen a los receptores celulares localizados en la membrana de las células diana. Esta unión disipara uno o más de las vías de transducción que llevan a las respuestas celulares.
3.7 Clases y clasificación de Hormonas
Inicialmente las hormonas se clasificaban en tres grupos de acuerdo a su estructura química: hormonas peptídicas y proteicas, las hormonas asteroideas y las hormonas relacionadas con aminoácidos.En vertebrados se clasifican en:
§ Aminas
§ prostaglandinas
§ esteroides
§ péptidos y proteinas.
Esteroideas-
Solubles en lípidos, se difunden fácilmente hacia dentro de la célula diana. Se
une a un receptor dentro de la célula y viaja hacia algún gen el núcleo al que
estimula su trascripción.
No esteroideas- Derivadas de aminoácidos. Se adhieren a un receptor en la membrana, en la parte externa de la célula. El receptor tiene en su parte interna de la célula un sitio activo que inicia una cascada de reacciones que inducen cambios en la célula. La hormona actúa como un primer mensajero y los bioquímicos producidos, que inducen los cambios en la célula, son los segundos mensajeros.
No esteroideas- Derivadas de aminoácidos. Se adhieren a un receptor en la membrana, en la parte externa de la célula. El receptor tiene en su parte interna de la célula un sitio activo que inicia una cascada de reacciones que inducen cambios en la célula. La hormona actúa como un primer mensajero y los bioquímicos producidos, que inducen los cambios en la célula, son los segundos mensajeros.
§ aminas- aminoácidos modificados. Ej : adrenalina,
NE
§ péptidos- cadenas cortas de aminoácidos. Ej: OT,
ADH
§ proteicas- proteínas complejas. Ej: GH, PTH
§ glucoproteínas- Ej: FSH, LH
CLASIFICACIÓN
Está hecha a partir de las relaciones anatómicas entre la célula A y la célula B.
1.- Sistémica
La hormona se sintetiza y almacena en células específicas asociadas con una glándula endocrina, esta libera a la hormona al torrente sanguíneo hasta que recibe la señal fisiológica adecuada. La hormona viaja hacia un blanco celular lejano que usualmente tiene una alta afinidad por la hormona. La hormona se acumula en este blanco y se inicia una respuesta biológica que suele resultar en un cambio de concentración de un componente sanguíneo que sirve como señal de retroalimentación para la glándula endocrina que disminuye la biosíntesis y secreción de la hormona. Ejemplo: liberación del hormonas del hipotálamo en un sistema porta cerrado lo que asegura que las hormonas lleguen a la pituitaria anterior, que contiene células receptoras de dichas hormonas.
2.- Paracrina
La distancia entre las células A y B es pequeña de manera que A sintetiza y secreta la hormona que difunde hasta B. Ejemplo: producción de testosterona por las células intersticiales de Leydig, después difunde en los túbulos seminíferos adyacentes.
3.- Autocrina
Es una variación del sistema paracrino en el que la célula que sintetiza y secreta la hormona también es la célula blanco. Ejemplo: prostaglandinas.
4.- Neurotransmisores
Cuando la señal eléctrica de la neurona es sustituido por un mediador químico, (el neurotransmisor) que es secretado por el axón. El neurotransmisor difunde localmente en la sinapsis hasta el receptor de la célula adyacente. Neurotransmisores como acetilcolina y norepinefrina se clasifican como neurohormonas parácrinas.
3.8 Las hormonas de la juventud
Cuatro son las hormonas que intervienen en el Plan de Antienvejecimiento:
Está hecha a partir de las relaciones anatómicas entre la célula A y la célula B.
1.- Sistémica
La hormona se sintetiza y almacena en células específicas asociadas con una glándula endocrina, esta libera a la hormona al torrente sanguíneo hasta que recibe la señal fisiológica adecuada. La hormona viaja hacia un blanco celular lejano que usualmente tiene una alta afinidad por la hormona. La hormona se acumula en este blanco y se inicia una respuesta biológica que suele resultar en un cambio de concentración de un componente sanguíneo que sirve como señal de retroalimentación para la glándula endocrina que disminuye la biosíntesis y secreción de la hormona. Ejemplo: liberación del hormonas del hipotálamo en un sistema porta cerrado lo que asegura que las hormonas lleguen a la pituitaria anterior, que contiene células receptoras de dichas hormonas.
2.- Paracrina
La distancia entre las células A y B es pequeña de manera que A sintetiza y secreta la hormona que difunde hasta B. Ejemplo: producción de testosterona por las células intersticiales de Leydig, después difunde en los túbulos seminíferos adyacentes.
3.- Autocrina
Es una variación del sistema paracrino en el que la célula que sintetiza y secreta la hormona también es la célula blanco. Ejemplo: prostaglandinas.
4.- Neurotransmisores
Cuando la señal eléctrica de la neurona es sustituido por un mediador químico, (el neurotransmisor) que es secretado por el axón. El neurotransmisor difunde localmente en la sinapsis hasta el receptor de la célula adyacente. Neurotransmisores como acetilcolina y norepinefrina se clasifican como neurohormonas parácrinas.
3.8 Las hormonas de la juventud
Cuatro son las hormonas que intervienen en el Plan de Antienvejecimiento:
§ Pregnendona: Segregada en gran medida por las
glándulas suprerrenales, juega un papel importante en las funciones cerebrales,
específicamente en la memoria, pensamiento y alerta. Diversos estudios
demuestran que es efectiva para combatir la fatiga. La producción de pregnendona
declina con la edad. El organismo produce un 60% menos de esta hormona a los 75
años que a los 35 años; esto disminuye la claridad del pensamiento, la memoria,
la habilidad creativa y de cálculos. No ha habido efectos adversos en humanos
cuando se suministra en dosis fisiológicas.
§ De hidro epi androsterona ( DHEA ): es producida
por la corteza de las gándulas suprarrenales. Estas glándulas producen unos 30
mg de DHEA al día en los hombres y la mitad en las mujeres, aunque las
cantidades varían notablemente con la edad. Desde el nacimiento, la DHEA sigue
varios ciclos hasta alcanzar su punto máximo alrededor de los 20 años. A partir
de ese momento comienza la declinación a un ritmo del 2% anual. A los 80 años
solo se tiene entre el 10% al 15% de DHEA que se tenía a los 20 años.
Entre otros efectos esta hormona ayuda a reforzar el sistema inmunológico, es un potente antioxidante, mejora la distribución de la grasa corporal, incrementa el deseo y la actividad sexual.
Entre otros efectos esta hormona ayuda a reforzar el sistema inmunológico, es un potente antioxidante, mejora la distribución de la grasa corporal, incrementa el deseo y la actividad sexual.
§ Melatonina: Segregada por la glándula pineal,
ubicada en el cerebro, interviene en importantes funciones como la de regular
los ciclos circadianos del hombre y los animales , el sueño, la vigilia y la
adaptación a las estaciones. Estimula la actividad inmunológica y previene las
enfermedades cardíacas y degenerativas. Alivia y protege de los efectos
negativos del stress.
§ Somatototrofina: También llamada Hormona de
crecimiento es segregada por la adeno hipófisis. Produce crecimiento de todos
los tejidos del organismo capaces del mismo. Causa aumento del volumen de las
células y favorece su reproducción.
Además :
§ Aumenta de la producción de proteínas
§ Disminuye de la utilización de Hidratos de Carbono.
§ Moviliza y utiliza las grasas para obtener energía
En si lo que sucede
es que aumenta las proteínas del cuerpo, ahorra hidratos de carbono y gasta los
depósitos de grasa.
Es llamada por algunos la " Hormona de la juventud " porque :
Es llamada por algunos la " Hormona de la juventud " porque :
§ Interviene en el rejuvenecimiento de la piel
§ Estimula el corazón, disminuyendo el riesgo de
accidentes cardíacos.
§ Disminuye el riesgo de Stroke ( Accidentes cerebro
vasculares )
§ Previene la osteoporosis
Esta hormona,
abundante en la juventud, se reduce sustancialmente después de la cuarta década
de la vida. De ella depende mucho la vitalidad, y además, es necesaria para propiciar
la síntesis de proteínas de todo el organismo.
3.9 Las hormonas en la obesidad
Las hormonas asteroideos son "estructuras lipidias derivadas del ciclopentanoperhidrofenantreno"( es el nombre que se le da a una estructura de un lípido o grasa en la nomenclatura orgánica). Son sintetizadas por la transformación del colesterol en hormonas esteroideas, esto se obtiene porque la estructura química es modificada en el citoplasma y núcleo por muchas reacciones enzimáticas con cofactores importantes como el citocromo P-450.
El mecanismo de acción es mediado por receptores que están incluidos en la súper familia de características similares, la cual incluye también estrógenos, andrógenos, progesterona, glucocorticoides, aldosterona, ácido retinoico, triyodotironina, C-erb, etcétera. Estos receptores son factores de transcripción, que son activados por un ligando específico. Cuando esto ocurre, el complejo hormona-receptor activo la síntesis de proteínas en una forma muy compleja, con muchas regulaciones.
El tejido adiposo no tiene los enzimas necesarias para la síntesis de hormonas asteroideos, aunque puede transformar androstenodiona en testosterona, estrona en estradiol o cortisol en cortisona. Este intercambio en conjunto con la diferente expresión de los receptores y enzimas en tejido adiposo visceral y periférico, pueden ayudarnos a entender la diferente distribución del tejido adiposo en hombres y mujeres (androide y ginecoide) en personas normales y obesos.
La regulación del depósito de triglicéridos en el tejido odiposo depende de tres mecanismos: la lipoprotein-lipasa (LPL), el sistema beta adrenérgico y el sistema alfa-2-adrenérgico.
Los glucocorticoides incrementan la actividad glúteo-femoral de la LPL. La progesterona tiene una acción competitiva sobre los receptores de glucocorticoides en el tejido adiposo visceral, dificultando el depósito de grasa en este lugar y esto pudiera explicar porqué los hombres tienen mayor grasa central que la mujer fértil. Lo opuesto ocurre cuando alcanzan la menopausia.
En humanos los receptores de esteroideos sexuales son en poco número en el tejido adiposo glúteo-femoral, por la que uno explicación probable para la acción de los esteroides sexuales es que ellos pudieron interactuar con los receptores de glucocorticoides y quizá también a través de mecanismos no geonómicos..
3.9 Las hormonas en la obesidad
Las hormonas asteroideos son "estructuras lipidias derivadas del ciclopentanoperhidrofenantreno"( es el nombre que se le da a una estructura de un lípido o grasa en la nomenclatura orgánica). Son sintetizadas por la transformación del colesterol en hormonas esteroideas, esto se obtiene porque la estructura química es modificada en el citoplasma y núcleo por muchas reacciones enzimáticas con cofactores importantes como el citocromo P-450.
El mecanismo de acción es mediado por receptores que están incluidos en la súper familia de características similares, la cual incluye también estrógenos, andrógenos, progesterona, glucocorticoides, aldosterona, ácido retinoico, triyodotironina, C-erb, etcétera. Estos receptores son factores de transcripción, que son activados por un ligando específico. Cuando esto ocurre, el complejo hormona-receptor activo la síntesis de proteínas en una forma muy compleja, con muchas regulaciones.
El tejido adiposo no tiene los enzimas necesarias para la síntesis de hormonas asteroideos, aunque puede transformar androstenodiona en testosterona, estrona en estradiol o cortisol en cortisona. Este intercambio en conjunto con la diferente expresión de los receptores y enzimas en tejido adiposo visceral y periférico, pueden ayudarnos a entender la diferente distribución del tejido adiposo en hombres y mujeres (androide y ginecoide) en personas normales y obesos.
La regulación del depósito de triglicéridos en el tejido odiposo depende de tres mecanismos: la lipoprotein-lipasa (LPL), el sistema beta adrenérgico y el sistema alfa-2-adrenérgico.
Los glucocorticoides incrementan la actividad glúteo-femoral de la LPL. La progesterona tiene una acción competitiva sobre los receptores de glucocorticoides en el tejido adiposo visceral, dificultando el depósito de grasa en este lugar y esto pudiera explicar porqué los hombres tienen mayor grasa central que la mujer fértil. Lo opuesto ocurre cuando alcanzan la menopausia.
En humanos los receptores de esteroideos sexuales son en poco número en el tejido adiposo glúteo-femoral, por la que uno explicación probable para la acción de los esteroides sexuales es que ellos pudieron interactuar con los receptores de glucocorticoides y quizá también a través de mecanismos no geonómicos..
.
Hormonas from Victor Vidal
No hay comentarios:
Publicar un comentario